En los últimos años, se ha prestado mayor atención a las disparidades en salud y sus causas fundamentales. Estas disparidades no son nuevas, pero reflejan desigualdades estructurales y sistémicas de larga data arraigadas en el racismo y la discriminación contemporáneos e históricos. Esta descripción general explica qué son la atención médica y las disparidades en la atención médica, por qué es importante abordarlas, el estado actual de las disparidades, las acciones federales recientes para abordar las disparidades y cómo abordar las disparidades en el futuro. Presentaremos cuestiones importantes relacionadas con esto. Puede encontrar más información sobre este tema en el capítulo “Raza, desigualdad y salud” de la Política de salud 101 de KFF.
¿Cuál es la disparidad médica?
Las disparidades médicas y de atención sanitaria se refieren a diferencias en la salud y la atención sanitaria entre grupos debido a desigualdades sociales y económicas generalizadas (Figura 1). Las disparidades en salud incluyen diferencias en los resultados de salud, como la esperanza de vida, la mortalidad, el estado de salud y la prevalencia de las condiciones de salud. Las disparidades en salud incluyen diferencias entre grupos en medidas como la cobertura del seguro médico, la asequibilidad, el acceso y la utilización de la atención médica y la calidad de la atención médica. Las disparidades ocurren a través de múltiples factores, incluida la raza y el origen étnico, el nivel socioeconómico, la edad, la geografía, el idioma, el género, el estado de discapacidad, el estado de ciudadanía y la identidad y orientación sexual. Algunas personas experimentan disparidades en múltiples dimensiones, lo que refleja la naturaleza intersectada de las identidades de las personas. Estados Unidos tiene una larga historia de políticas y eventos excluyentes que crean y contribuyen a las disparidades raciales y étnicas actuales en materia de salud.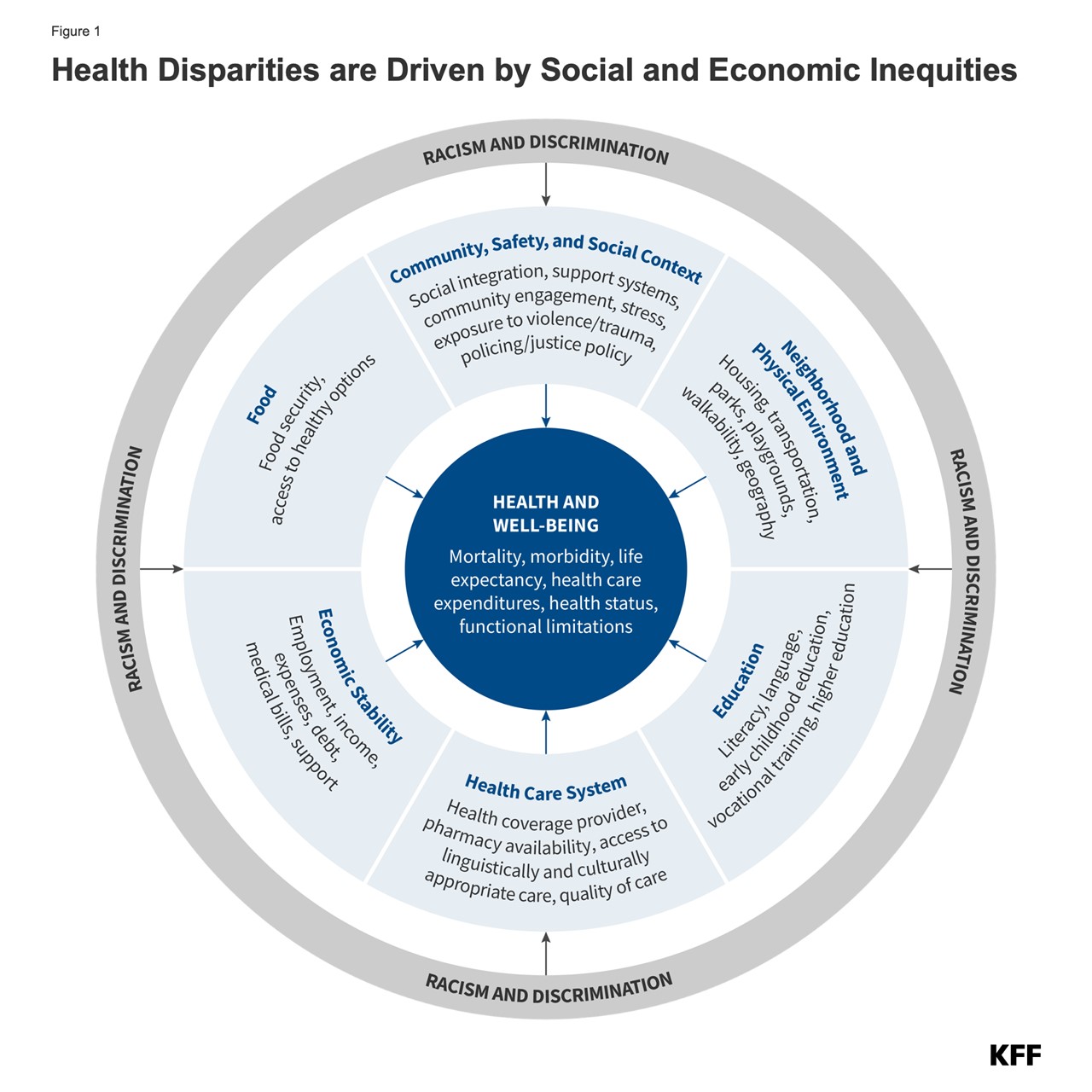
¿Por qué es importante abordar la desigualdad?
Abordar las disparidades en la atención médica y la atención médica es importante desde una perspectiva de equidad y para mejorar la salud general y la prosperidad económica de la nación. Las disparidades de salud raciales y étnicas dan como resultado tasas más altas de enfermedad y mortalidad en una variedad de condiciones de salud. Las investigaciones muestran que estas disparidades son costosas y provocan pérdidas económicas adicionales por costos médicos excesivos, pérdida de productividad e incluso muerte prematura. Además, a medida que las poblaciones se vuelven más diversas, abordar las disparidades en salud se vuelve cada vez más importante. La Oficina del Censo de EE. UU. proyecta que para 2050, las personas de color representarán más de la mitad (52%) de la población, y los mayores aumentos se producirán entre los asiáticos y los hispanos (Figura 2).
¿Cuál es el estado de la desigualdad hoy?
A pesar de décadas de reconocimiento y documentación de las disparidades, y de mejoras generales en la salud de la población a lo largo del tiempo, todavía existen muchas disparidades y, en algunos casos, se están expandiendo con el tiempo. Un análisis de una amplia gama de indicadores de salud encontró que los negros y los indios americanos o nativos de Alaska (AIAN) superan a los blancos en más de la mitad de estos indicadores, incluida la mortalidad infantil, la mortalidad relacionada con el embarazo, la mortalidad por diabetes y la mortalidad por cáncer. Resultó que la situación era aún peor. . Los datos para los hispanos son más complejos en comparación con los blancos, ya que algunos subgrupos, como los inmigrantes recientes, tienen acceso a la salud y muchos de los factores sociales y económicos que influyen en la salud. A pesar de ser más pobres en la escala, en general reflejan mejores resultados de salud. Aunque los asiáticos generalmente obtienen tan buenos resultados o mejores que los blancos en la mayoría de los indicadores de salud, algunos subgrupos de la población enfrentan disparidades significativas. Aunque los datos desglosados para los nativos hawaianos o los isleños del Pacífico (NHPI) son limitados, los datos disponibles sugieren que les va peor que a los blancos en la mayoría de las medidas examinadas.
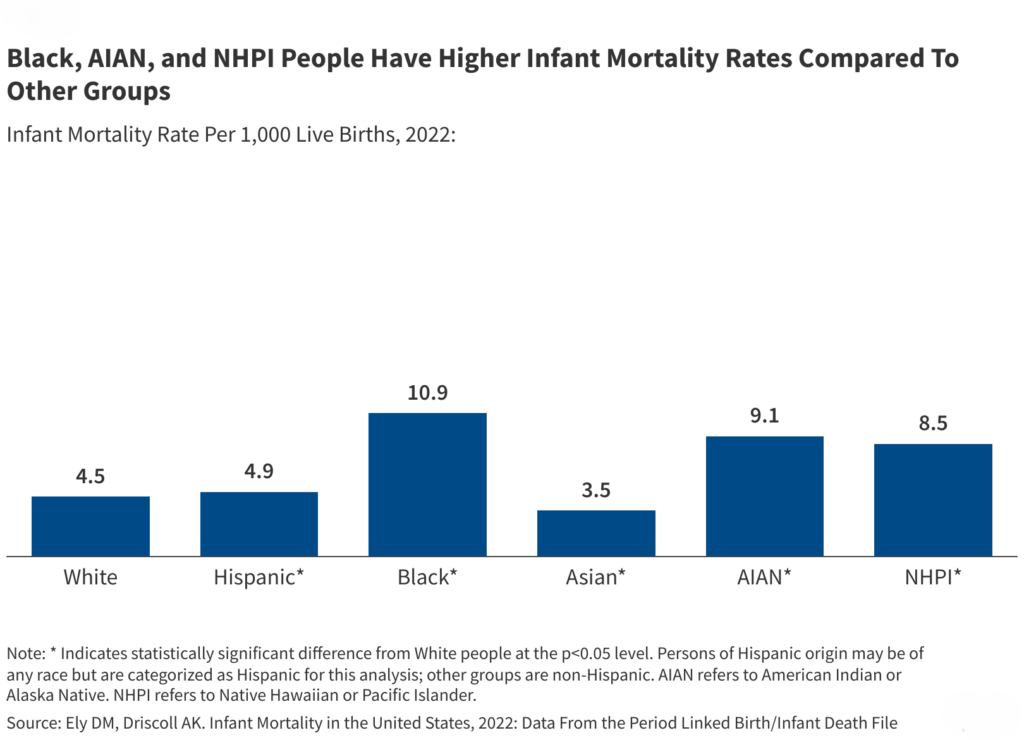
Las disparidades en salud ocurren a lo largo del curso de la vida. Los bebés negros tienen más del doble de probabilidades de morir en comparación con los bebés blancos (10,9 frente a 4,5 por 1.000 nacidos vivos), en comparación con la AIAN (9,1 por 1.000 nacidos vivos) y el NHPI (8,5 por 1.000 nacidos vivos fueron casi el doble). tan probable que muera. Morirá como un bebé blanco en 2022 (Figura 3). La tasa de mortalidad de los bebés hispanos (4,9 por 1.000 nacidos vivos) también es ligeramente más alta que la de los bebés blancos. De 2017 a 2019, las tasas de mortalidad relacionada con el embarazo fueron más altas para las mujeres NHPI (62,8 por 100.000), negras (39,9 por 100.000) y AIAN (32 por 100.000). En 2022, el NHPI (49,9 por 100.000 personas) tuvo la tasa de mortalidad por diabetes ajustada por edad más alta. La tasa de los AIAN (47,7 por 100.000) y los negros (42,9 por 100.000) fue casi el doble que la de los blancos (21,3 por 100.000). Los hispanos también tenían tasas de mortalidad por diabetes más altas (28,3 por 100.000) que los blancos. La esperanza de vida de los AIAN y los negros ha sido consistentemente más baja que la de los blancos, y la pandemia de COVID-19 ha ampliado esa brecha. Según datos preliminares para 2022, la esperanza de vida era aproximadamente cinco años menor para los negros que para los blancos (72,8 años frente a 77,5 años) y casi 10 años menor para las personas AIAN (67,9 años).
También persisten disparidades en el seguro médico y el acceso a la atención. Por ejemplo, las personas AIAN, negras, hispanas y NHPI que no son de edad avanzada tienen más probabilidades de no tener seguro que los blancos, a pesar de aumentos significativos en la cobertura desde la Ley de Atención Médica Asequible (Figura 4).
¿Cuáles son las acciones federales recientes para abordar las disparidades?
Al principio de su presidencia, el presidente Biden emitió una serie de órdenes ejecutivas centradas en promover la equidad en salud y ordenar a las agencias federales que desarrollaran planes de acción para la equidad. Los Centros de Medicare y Medicaid (CMS) han publicado un marco actualizado para promover la equidad en salud para las poblaciones cubiertas por Medicare, Medicaid, el Programa de seguro médico para niños (CHIP) y el mercado de seguros médicos. La administración y el Congreso han tomado una variedad de medidas para estabilizar y ampliar el acceso a la atención médica durante la pandemia, algunas de las cuales se extendieron más allá de la emergencia de salud pública y otras terminaron. Esto incluyó un requisito temporal para la inscripción continua en Medicaid, que finalizó el 31 de marzo de 2023, y desde entonces se ha dado de baja a millones de afiliados a Medicaid. La administración de Biden también se centrará en aumentar la disponibilidad de datos desglosados raciales y étnicos para abordar las disparidades en la salud materna e identificar y abordar mejor las disparidades que existen.
La administración Biden también amplió el Crédito Tributario por Hijos, ayudando a reducir la pobreza infantil y mejorar la salud y el bienestar. La administración Biden aumentó temporalmente el Crédito Tributario por Hijos (CTC) en 2021 como parte del Plan de Rescate Estadounidense. Las investigaciones muestran que esta expansión está asociada con tasas de pobreza infantil significativamente más bajas para los niños negros e hispanos, que tienen más probabilidades de generar pobreza entre los pobres. y los beneficios a largo plazo para la salud y el bienestar de los niños, especialmente los pobres y los niños pequeños, que resultan de mejores resultados asociados con el aumento de los ingresos de los padres. Sin embargo, esta expansión expiró a finales de 2021 y las tasas de pobreza se han recuperado. Está pendiente un proyecto de ley bipartidista que ampliaría el crédito tributario por hijos principalmente a niños de familias de bajos ingresos, pero su futuro sigue siendo incierto.
¿Cuáles son las cuestiones clave relacionadas con las disparidades en salud en el futuro?
Las crecientes necesidades de salud mental, los crecientes riesgos para la salud relacionados con el clima, los cambios de políticas y el resultado de las elecciones presidenciales de 2024 tendrán implicaciones importantes para los esfuerzos futuros para abordar las disparidades. Las personas de color enfrentan barreras desproporcionadas para acceder a la atención de salud mental, y las tasas de muerte por sobredosis de drogas para los AIAN, los negros y los hispanos fueron significativamente más altas que las de los blancos entre 2019 y 2022, y las disparidades en la salud mental están recibiendo aún más atención. Es probable que los crecientes impactos en la salud relacionados con el clima exacerben las disparidades, dado su impacto desproporcionado en las comunidades marginadas. Además, la evolución de las políticas federales y estatales relacionadas con la salud reproductiva, Medicaid y la inmigración están impactando las disparidades. Por ejemplo, las disparidades entre estados en el acceso al aborto tras la decisión Dobbs podrían exacerbar las ya grandes disparidades raciales en la salud materna. La pérdida de cobertura debido al fin de las disposiciones de inscripción continua de Medicaid podría generar mayores disparidades en la cobertura, ya que las personas de color tienen más probabilidades de ser elegibles para la cobertura de Medicaid. Además, las propuestas para convertir los fondos federales de Medicaid en límites per cápita o bloquear subsidios podrían exacerbar aún más las disparidades en el acceso al seguro médico. Por otro lado, incorporar la expansión de Medicaid de ACA junto con los estados restantes que aún no se han expandido y otras iniciativas de Medicaid podrían reducir las disparidades. Las políticas de inmigración en evolución pueden afectar el acceso de los inmigrantes a la atención médica. Los inmigrantes tienen más probabilidades que las personas nacidas en Estados Unidos de no tener seguro médico y enfrentar dificultades para acceder a la atención médica. Por último, las elecciones presidenciales de 2024 tendrán implicaciones de gran alcance para estas y otras áreas clave de políticas de salud.